- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:41.
- Naposledy zmenené 2025-11-02 20:14.
Lymfadenitída u detí
Obsah článku:
- Príčiny lymfadenitídy u detí
- Typy lymfadenitídy u detí
- Príznaky lymfadenitídy u detí
- Diagnostika
- Liečba lymfadenitídy u detí
- Možné následky a komplikácie
- Predpoveď
- Prevencia
Lymfadenitída u detí - zápal lymfatických uzlín.
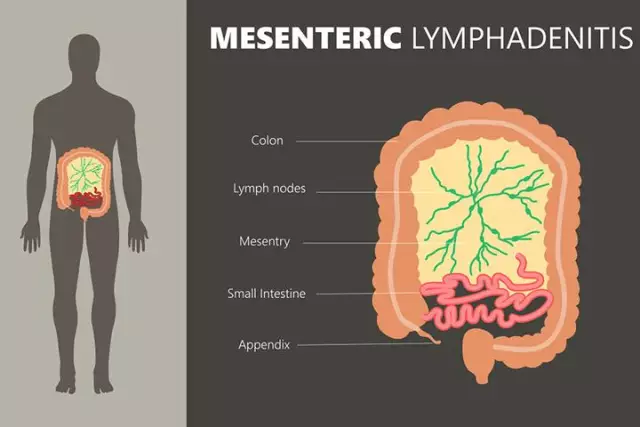
Lymfatické uzliny - periférne lymfoidné orgány, čo sú zaoblené anatomické útvary spojivového tkaniva naplnené lymfou. Lymfatické uzliny sú spojené s obehovým systémom lymfatickými cievami a postkapilárnymi venulami. Pri prechode lymfatickými uzlinami sa lymfa zhromažďuje v lymfatických cestách, ktoré ústia do venózneho obehového systému. V tomto prípade lymfatické uzliny vykonávajú funkciu biologického a mechanického čistenia krvi: zadržiavajú a hromadia protilátky, ktoré tvoria dôležitú súčasť imunitného systému. Lymfatické uzliny zároveň fungujú ako filter, čím deaktivujú bakteriálne látky prítomné v lymfe. Ak sa cudzie častice a baktérie prechádzajúce lymfatickou uzlinou zadržiavajú v trabekulách a septách, môže sa vyvinúť zápal. V prítomnosti ohniska zápalu sa lymfatické uzliny zhrubnú a bolestia, zväčšujú sa a vyvíja sa lymfadenitída. Lymfadenitída teda nie je nezávislou chorobou, ale príznakom hlavného patologického procesu prebiehajúceho v tele, signálom o znížení jeho ochranných funkcií.
U detí majú lymfatické uzliny neúplnú štruktúru, septa a trabekuly v ranom veku nie sú úplne vytvorené, čo znižuje ich bariérovú funkciu. K dozrievaniu lymfatických uzlín dochádza postupne, vo veku 8 - 9 rokov sa objavuje reakcia imunologickej odpovede, vo veku 12 - 14 rokov je tvorba lymfatických uzlín ukončená.

Príčiny lymfadenitídy u detí
Najbežnejšou príčinou lymfadenitídy u detí je infekčný zápal spôsobený nasledujúcimi patogénmi:
- stafylokok;
- streptokok;
- Pneumokok;
- colibacillus;
- mycobacterium tuberculosis;
- Pseudomonas aeruginosa;
- parazitárne a plesňové infekcie;
- Vírus Epstein-Barr;
- Vírus AIDS.
Lymfadenitída u detí je často spojená so zápalovým procesom v orofaryngu a nosohltane s angínou, chrípkou, zápalom stredného ucha, adenoiditídou, chronickou tonzilitídou. Lymfatické uzliny sa zvyšujú pri detských infekciách - šarlach, rubeole, príušniciach, záškrtoch, ako aj pri kožných ochoreniach - pyodermia, exsudatívna diatéza, infikovaný ekzém. K prieniku mikróbov do tela môže dôjsť pri prúdení lymfy, krvi, priamym kontaktom.
Neinfekčné príčiny lymfadenitídy u detí: lymfóm, sekundárna (metastatická) rakovina lymfatických uzlín, kontaktná infekcia pri kontakte infikovaného materiálu s tkanivom lymfatických uzlín.
Typy lymfadenitídy u detí
Lymfadenitída je klasifikovaná podľa niekoľkých kritérií.
Podľa etiologického faktora sa rozlišujú:
- špecifická lymfadenitída - sa vyvíja pod vplyvom patogénov tuberkulózy, syfilisu, brucelózy, toxoplazmózy, aktinomykózy, tularémie;
- nešpecifická lymfadenitída - spôsobená pyogénnymi mikróbmi (stafylokoky, streptokoky), ich toxínmi, oportúnnymi baktériami, produktmi rozpadu tkaniva z primárnych ložísk hnisavého procesu, hubovými mikroorganizmami žijúcimi na povrchu kože a na slizniciach.
Podľa povahy a trvania priebehu infekčného procesu sa rozlišuje lymfadenitída:
- akútna - charakterizovaná krátkym prodromálnym obdobím, nastáva po infekcii rany, chirurgickom zákroku, keď virulentná mikrobiálna flóra vstupuje do tkaniva; klinické príznaky sú výrazné;
- chronické - je často výsledkom vystavenia slabo virulentnej infekcii s dlhotrvajúcimi pomalými zápalovými ochoreniami, progresii rakoviny, nepriaznivému výsledku akútnej lymfadenitídy. Má vlnový priebeh, obdobia exacerbácie sú nahradené remisiou.
Akútna lymfadenitída sa zase môže vyskytovať v dvoch formách:
- serózny - vyskytuje sa pod vplyvom vírusov a nádorov, zvyčajne sprevádzaných fuzzy príznakmi, zápalové javy nepresahujú kapsulu lymfatickej uzliny;
- hnisavý - vyvíja sa pod vplyvom chronickej bakteriálnej infekcie, zápal sa môže rozšíriť do okolitých tkanív, nesie hrozbu sepsy.
Samostatnou možnosťou je hemoragická a fibrinózna lymfadenitída.
Zápalový proces môže postihnúť jednu alebo viac susedných lymfatických uzlín. Podľa lokalizácie zápalového procesu môže byť lymfadenitída lokálna, regionálna a generalizovaná.
Príznaky lymfadenitídy u detí
Príznaky lymfadenitídy u detí:
- zvýšená telesná teplota;
- leukocytóza;
- edém v oblasti postihnutej lymfatickej uzliny, zväčšená lymfatická uzlina;
- hyperémia s lokálnym zvýšením teploty (s povrchovým umiestnením zapálenej lymfatickej uzliny).
Závažnosť príznakov je určená povahou základného zápalového procesu a typom ochorenia.
Akútna lymfadenitída u detí sa prejavuje zvýšenou a lokálnou citlivosťou lymfatických uzlín na pohmat, horúčkou, slabosťou a bolesťami hlavy. Lymfatické uzliny sú pohyblivé, ale ich hranice strácajú tvar a splývajú s okolitými tkanivami. Klinické prejavy lymfadenitídy sú superponované na prejavy zápalu v hlavnom zameraní, bolesť sa vyskytuje v zodpovedajúcich oblastiach (napríklad cervikálne lymfatické uzliny sú zapálené angínou, ktorá je sprevádzaná bolesťou v krku).
Pri seróznej lymfadenitíde sa zdravotný stav chorého dieťaťa nemusí meniť. Existuje nárast a zhrubnutie regionálnych lymfatických uzlín, syndróm strednej bolesti, na pokožke nie je žiadny zápal. Môže dôjsť k opuchu tkanív susediacich s uzlom.
O vývoji hnisavého ničenia svedčia ostré bolesti, horúčka, zimnica, slabosť, strata spánku a chuť do jedla. Nad povrchovo umiestneným uzlom je výrazná hyperémia vonkajšej kože. Lymfatické uzliny sa stávajú nepohyblivými, zvarenými dohromady a so susednými tkanivami. Pri absencii správnej liečby sa hnisavý zápal šíri do okolitých tkanív, objavujú sa oblasti zmäkčovania, hranice edému sú rozmazané, je určená difúzna hyperémia a môže sa vyvinúť absces lymfatickej uzliny alebo adenoflegmónu. To je sprevádzané prudkým zvýšením teploty, výskytom zimnice, tachykardie, intenzívnych bolestí hlavy, silnej slabosti.
Chronický zápal lymfatických uzlín je charakterizovaný absenciou bolesti alebo jej miernou závažnosťou. Hlavným príznakom chronickej nešpecifickej lymfadenitídy u detí je zvýšenie lymfatických uzlín, zatiaľ čo na dotyk sú zvyčajne husté, nie sú navzájom spájkované a sú ohraničené z okolitých tkanív.
V detstve sa obdobie primárnej tuberkulózy často kombinuje s poškodením vnútrohrudných lymfatických uzlín. Do procesu môže byť zapojených niekoľko skupín. Charakteristickým znakom tuberkulóznej lymfadenitídy je prítomnosť periadenitídy (zlepenec spojených postihnutých lymfatických uzlín). Pri akútnom výskyte tuberkulóznej lymfadenitídy sú príznaky tuberkulóznej intoxikácie, vysokej horúčky, opuchu lymfatických uzlín, niekedy s výraznými zápalovo-nekrotickými zmenami.
Diagnostika
V prvom štádiu diagnostiky sa uskutoční fyzické vyšetrenie dieťaťa, posúdenie klinického obrazu, odber anamnézy, palpácia lymfatických uzlín. Pri palpácii je zaznamenaná lokalizácia, veľkosť, tvar, súdržnosť, konzistencia, bolestivosť a pohyblivosť lymfatických uzlín. Vyšetrenie lymfatických uzlín sa porovnáva dvoma rukami, v symetrických oblastiach.

Plán prieskumu obsahuje:
- test periférnej krvi - zvýšená hladina leukocytov (charakteristická pre choroby bakteriálnej etiológie), prevaha lymfomonocytov v krvnom vzorci (dôkazy v prospech herpesu a inej vírusovej etiológie);
- mikrobiologická štúdia mikroflóry z orofaryngu;
- komplex sérologických krvných testov pomocou ELISA a PCR;
- alergické testy;
- analýza infekcie HIV;
- ultrazvukové vyšetrenie lymfatických uzlín;
- Röntgenové vyšetrenie;
- punkčná biopsia lymfatickej uzliny.
Na základe výsledkov hlavného vyšetrenia môžu byť na diagnostiku primárneho ochorenia predpísané ďalšie laboratórne a inštrumentálne štúdie.
Liečba lymfadenitídy u detí
Liečba lymfadenitídy u detí je zameraná na elimináciu primárneho zamerania a zastavenie zápalového procesu v lymfatických uzlinách. Ak je príčinou lymfadenitídy bakteriálna infekcia, potom je predpísaná antibiotická terapia s použitím makrolidov, aminopenicilínov, cefalosporínov, makrolidov, polosyntetických penicilínov. Terapeutický režim závisí od typu infekčného agens a charakteristík dieťaťa (hmotnosť, vek). Podľa indikácií sú predpísané desenzibilizujúce, regeneračné látky, uskutočňuje sa symptomatická (analgetická a protizápalová) terapia.
Počas obdobia zotavenia po akútnej lymfadenitíde a počas liečby chronickej lymfadenitídy sa používajú fyzioterapeutické postupy (terapia UHF, laserová terapia, ožarovanie kremeňom, galvanizácia).
Pri purulentnom topení lymfatickej uzliny je indikovaný chirurgický zákrok, ktorý spočíva v otvorení hnisavého flegmónu a abscesov, odstránení ich obsahu, ošetrení dutiny antiseptikom a vytvorení drenáže rany. V pooperačnom období sa vykonáva antibiotická terapia.
V prípade potvrdenia tuberkulózy sa liečba vykonáva na špecializovanom (ftiziatrickom) oddelení nemocnice.
Možné následky a komplikácie
Komplikácie lymfadenitídy u detí môžu byť:
- absces lymfatických uzlín, adenoflegmón, hnisavý rozpad lymfatických uzlín, po ktorom nasleduje nahradenie spojivovým tkanivom;
- sepsa;
- encefalitída;
- tromboflebitída susedných žíl;
- poruchy lymfatického obehu, lymfostázy, elefantiáza končatín.
Predpoveď
Úspešnosť liečby lymfadenitídy u detí závisí od včasného zistenia ochorenia a adekvátnosti liečby. Všeobecne je prognóza priaznivá, s výnimkou prípadov vývoja malígnych formácií v parenchýme lymfatickej uzliny.
Prevencia
Pretože vývoj lymfadenitídy je spôsobený primárnym ochorením, hlavným opatrením na prevenciu zápalu lymfatických uzlín je včasná diagnostika a liečba primárnej patológie. Ďalšie preventívne opatrenia:
- prevencia úrazu, v prípade úrazu - včasná sanitácia (kožné lézie sa ošetria jódom, zalepia sa náplasťou alebo sa aplikujú obväzy);
- učiť dieťa dodržiavať pravidlá osobnej hygieny;
- starostlivá starostlivosť o malé deti;
- posilňujúce činnosti: správna výživa, ktorá pokrýva potreby súvisiace s vekom, bežné očkovania, každodenné prechádzky na čerstvom vzduchu, aktívny životný štýl, otužovanie.
Video z YouTube súvisiace s článkom:

Anna Kozlová Lekárska novinárka O autorovi
Vzdelanie: Rostovská štátna lekárska univerzita, špecializácia „Všeobecné lekárstvo“.
Informácie sú zovšeobecnené a poskytované iba na informačné účely. Pri prvom príznaku choroby navštívte svojho lekára. Samoliečba je zdraviu škodlivá!