- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:41.
- Naposledy zmenené 2025-11-02 20:14.
Mastná hepatóza
Obsah článku:
- Príčiny a rizikové faktory
- Formy choroby
- Príznaky tukovej hepatózy
- Diagnostika
- Liečba tukovej hepatózy
- Možné následky a komplikácie
- Predpoveď
- Prevencia
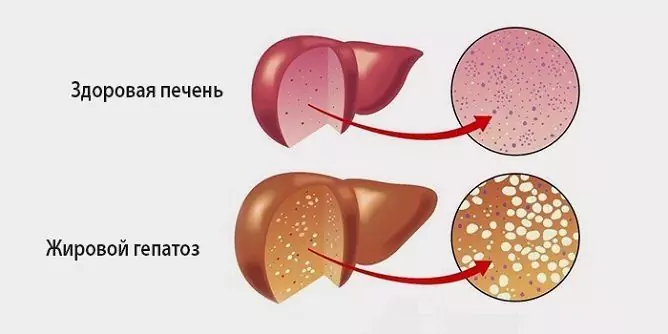
Mastná hepatóza je patologický proces charakterizovaný tukovou degeneráciou hepatocytov a hromadením tukových kvapôčok vo vnútri samotných buniek aj v medzibunkovej látke.
Mastná hepatóza sa vyskytuje u takmer 100% pacientov s alkoholickým ochorením pečene a asi u 30% pacientov s nealkoholickými léziami. V skutočnosti je táto patológia počiatočným štádiom alkoholického ochorenia pečene, ktoré sa neskôr končí cirhózou, chronickým zlyhaním pečene a potom smrťou. Ženy sú náchylnejšie na túto chorobu - podľa štatistík je ich podiel na celkovom počte pacientov 70%.
Mastná hepatóza je naliehavým zdravotným a sociálnym problémom. Výrazne zvyšuje riziko vzniku cirhózy, metabolických a endokrinných porúch, chorôb kardiovaskulárneho systému, kŕčových žíl, alergických patológií, ktoré naopak významne obmedzujú schopnosť pacientov pracovať a spôsobiť zdravotné postihnutie.
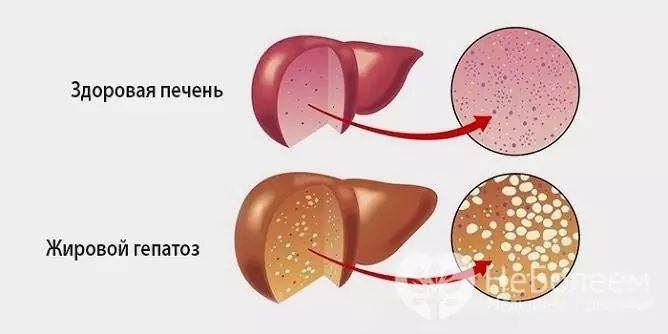
Zdroj: bolitpechen.ru
Príčiny a rizikové faktory
Vo väčšine prípadov je vývoj tukovej hepatózy pečene spôsobený poškodením hepatocytov alkoholom a jeho metabolitmi. Existuje priamy vzťah medzi trvaním konzumácie alkoholických nápojov pacientom a závažnosťou tukovej degenerácie hepatocytov, čo predstavuje zvýšené riziko cirhózy.
Mastná hepatóza sa často vyvíja na pozadí diabetes mellitus. Hyperglykémia a inzulínová rezistencia zvyšujú koncentráciu mastných kyselín v krvi, čo zvyšuje syntézu triglyceridov hepatocytmi. Vďaka tomu sa tuk ukladá v pečeňovom tkanive.
Ďalším dôvodom pre vznik tukovej hepatózy pečene je všeobecná obezita. Výrazne zvýšená telesná hmotnosť nie je sprevádzaná iba zvýšením percenta tukového tkaniva v tele pacienta, ale aj rozvojom metabolického syndrómu s rezistenciou tkaniva na inzulín. Výsledky protónovej spektroskopie ukazujú, že existuje priamy vzťah medzi koncentráciou inzulínu v sére nalačno a množstvom tukových usadenín v pečeni.
Mnoho ďalších chorôb vyskytujúcich sa pri metabolických poruchách môže tiež vyvolať tukovú hepatózu:
- nádory;
- chronické pľúcne zlyhanie;
- chronické srdcové zlyhanie;
- srdcová ischémia;
- arteriálna hypertenzia;
- Wilsonova-Konovalovova choroba (vrodená porucha metabolizmu medi, iné názvy: hepatolentikulárna degenerácia, hepatocerebrálna dystrofia);
- Itsenko-Cushingov syndróm;
- tyreotoxikóza;
- myxedém;
- chronické choroby tráviaceho systému, sprevádzané porušením procesu absorpcie.
Mastnú hepatózu môže vyvolať nesprávna strava - vysoký obsah jednoduchých sacharidov, hydrogenovaných tukov v strave, takzvaná západná strava (prevaha rafinovaných potravín v strave, nedostatok hrubej vlákniny), ako aj sedavý životný štýl.
Príznaky tukovej hepatózy sa často vyskytujú u ľudí s dedičným nedostatkom enzýmov zapojených do procesu metabolizmu lipidov.
Primárnou príčinou tukových hepatóz je teda v mnohých prípadoch inzulínová rezistencia, zatiaľ čo tuková degenerácia hepatocytov sa stáva jedným z článkov pri vzniku metabolického syndrómu.
Medzi ďalšie faktory prispievajúce k hromadeniu tuku v bunkách a medzibunkovej látke pečene patria:
- hyperlipidémia;
- porušenie využitia tukov v procese peroxidácie;
- porušenie syntézy apoproteínu - enzýmu podieľajúceho sa na tvorbe transportných foriem tukov a ich odstraňovaní z buniek.
Zvyčajne nie jeden konkrétny faktor vedie k rozvoju tukovej hepatózy pečene, ale ich kombinácia, napríklad konzumácia alkoholu pri užívaní liekov alebo nesprávnej strave.
Formy choroby
V závislosti od etiologického faktora sa tuková hepatóza delí na nealkoholickú steatohepatitídu a alkoholové tukové ochorenie pečene. Pri biopsii pečene je nealkoholická steatohepatitída diagnostikovaná asi v 7% prípadov. Oveľa častejšie sa zisťuje alkoholická tuková degenerácia.
Mastná hepatóza je dvoch typov:
- primárne - spojené s endogénnymi (vnútornými) metabolickými poruchami (hyperlipidémia, diabetes mellitus, obezita);
- sekundárne - v dôsledku vonkajších (exogénnych) vplyvov vedúcich k metabolickým poruchám (príjem kortikosteroidov, tetracyklínu, metotrexátu, nesteroidných protizápalových liekov, syntetických estrogénov, Wilsonovej-Konovalovovej choroby, nalačno, dlhodobá parenterálna výživa, intestinálna resekcia, gastroplastika, ileastoplastika).
V závislosti od charakteristík ukladania tukov je tuková hepatóza rozdelená do nasledujúcich foriem:
- ohnisko diseminované - zvyčajne sa vyskytuje bez akýchkoľvek klinických prejavov;
- vyslovene šírené;
- zonálne - tuk sa ukladá v rôznych zónach pečeňového laloku;
- mikrovezikulárna steatóza (difúzna).
Príznaky tukovej hepatózy
Neexistujú žiadne špecifické klinické príznaky tukovej hepatózy ani pri významných morfologických zmenách v pečeni. Mnoho pacientov má obezitu a / alebo cukrovku typu II.
Známky mastnej hepatózy sú nešpecifické. Tie obsahujú:
- mierna bolesť v pravom hornom kvadrante brucha, bolesť v prírode;
- pocit mierneho nepohodlia v brušnej dutine;
- mierne zväčšenie pečene;
- astenizácia;
- dyspeptický syndróm (nevoľnosť, niekedy vracanie, nestabilita stolice).
Pri ťažkej tukovej hepatóze sa môže vyvinúť ikterické zafarbenie kože a slizníc. Mastná degenerácia hepatocytov je sprevádzaná uvoľnením nekrotizujúceho faktora nádoru, čo vedie k mdlobám, zníženiu krvného tlaku, zvýšenému krvácaniu (tendencia ku krvácaniu).
Diagnostika
Diagnóza tukovej hepatózy pečene predstavuje značné ťažkosti, pretože ochorenie je vo väčšine prípadov bez príznakov. Biochemické analýzy neodhalili významné zmeny. V niektorých prípadoch dochádza k miernemu zvýšeniu aktivity sérových transamináz. Počas vyšetrenia je potrebné mať na pamäti, že ich normálna činnosť nevylučuje tukovú hepatózu. Diagnóza tohto stavu je preto založená hlavne na vylúčení iných patológií pečene.
Na identifikáciu príčiny, ktorá viedla k výskytu tukovej hepatózy, sú predpísané nasledujúce laboratórne testy:
- stanovenie markerov autoimunitnej hepatitídy;
- detekcia protilátok proti vírusom hepatitídy, rubeoly, Epstein - Barrovej, cytomegalovírusu;
- štúdium hormonálneho stavu;
- stanovenie koncentrácie glukózy v krvnom sére;
- stanovenie hladiny inzulínu v krvi.
Ultrazvukové vyšetrenie umožňuje zistiť steatózu tukov iba pri výraznom ukladaní tukov v pečeňovom tkanive. Zobrazenie magnetickou rezonanciou je informatívnejšie. S ohniskovou formou patológie je zobrazený rádionuklidový sken pečene.
C13-metacetínový dychový test umožňuje vyhodnotiť detoxikačné funkcie pečene a počet normálne fungujúcich hepatocytov.
Na stanovenie konečnej diagnózy sa vykoná punkčná biopsia pečene, po ktorej nasleduje histologická analýza výslednej biopsie. Histologické príznaky tukovej hepatózy sú:
- mastná degenerácia;
- steatonekróza;
- fibróza;
- intralobulárny zápal.
Liečba tukovej hepatózy
Terapiu u pacientov s tukovou hepatózou vykonáva ambulantne gastroenterológ. Hospitalizácia je indikovaná iba pri výraznej tukovej degenerácii pečeňového tkaniva, sprevádzanej výrazným porušením jeho funkcií, predovšetkým detoxikáciou.
Diéta pre tukovú hepatózu hrá dôležitú, niekedy prvoradú úlohu v komplexnej liečbe. Strava je obmedzená na tuky, najmä živočíšneho pôvodu. Spotreba bielkovín by mala byť 100 - 110 g denne. Minerály a vitamíny musia byť telu dodané v dostatočnom množstve.
Nezabudnite upraviť zvýšenú telesnú hmotnosť, ktorá vám umožňuje znížiť a v niektorých prípadoch úplne vylúčiť inzulínovú rezistenciu, v dôsledku čoho sa normalizuje metabolizmus lipidov a sacharidov. Pacienti s tukovou hepatózou by nemali stratiť viac ako 400 - 600 g týždenne - pri rýchlejšom chudnutí začne tuková hepatóza rýchlo postupovať a môže viesť k tvorbe kameňov v žlčových cestách, zlyhaniu pečene. Na zníženie rizika tvorby kameňov môžu byť predpísané prípravky kyseliny ursodeoxycholovej.
Na odstránenie infiltrácie tukov do pečene sa používajú litotropné prípravky (esenciálne fosfolipidy, kyselina lipoová, vitamíny skupiny B, kyselina listová).
Ak je to potrebné, na elimináciu inzulínovej rezistencie sa pacientom predpisujú biguanidy a tiazolidíndióny.
Cvičenie pomáha zlepšovať využitie mastných kyselín.
Pri ťažkej tukovej hepatóze je rozhodnutá otázka vhodnosti liečby statínmi na zníženie lipidov. Táto metóda nenašla široké použitie, pretože samotné statíny môžu spôsobiť poškodenie pečeňových buniek.
Na obnovenie poškodených funkcií pečene sa používajú hepatoprotektory (taurín, betaín, kyselina ursodeoxycholová, vitamín E). V lekárskej literatúre sú informácie o možnosti použitia blokátorov receptorov angiotenzínu a pentoxifylínu pri tukovej hepatóze.
V prípade alkoholovej mastnej hepatózy je hlavnou podmienkou úspešnej liečby úplné odmietnutie ďalšieho používania akýchkoľvek alkoholických nápojov. V prípade potreby je pacient odoslaný na konzultáciu s narcologom.
Možné následky a komplikácie
Pri absencii potrebnej terapie zvyšuje mastná hepatóza riziko vzniku nasledujúcich chorôb;
- kŕčové žily;
- cholelitiáza;
- metabolické poruchy;
- cirhóza pečene.
Predpoveď
Výhľad je všeobecne priaznivý. Vo väčšine prípadov eliminácia etiologického faktora umožňuje nielen zabrániť ďalšiemu progresii ochorenia, ale aj dosiahnuť obnovu pečeňového tkaniva. Pracovná schopnosť nie je zvyčajne narušená. Pacienti po dlhú dobu musia starostlivo dodržiavať odporúčania ošetrujúceho lekára (odmietnutie alkoholických nápojov, strava, dodržiavanie aktívneho životného štýlu).
Ak sa príčinné faktory neodstránia, potom tuková hepatóza bude pomaly postupovať a spôsobovať degeneratívne a zápalové zmeny v pečeňovom tkanive, čo nakoniec spôsobí cirhózu pečene a rozvoj chronického zlyhania pečene.
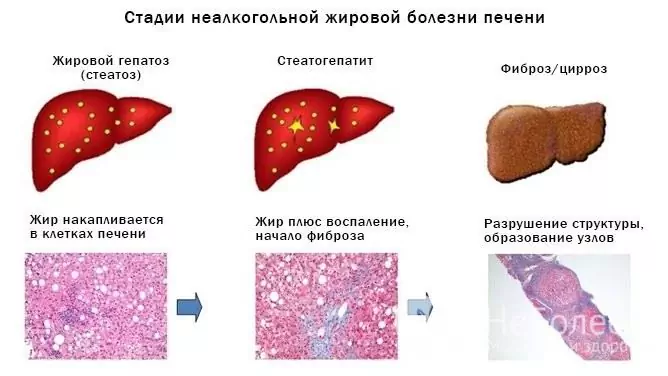
Zdroj: gastroe.ru
Prevencia
Prevencia tukových hepatóz zahŕňa nasledujúce oblasti:
- aktívny životný štýl;
- vyvážená strava;
- odmietnutie používať alkoholické nápoje;
- udržiavanie normálnej telesnej hmotnosti;
- včasná detekcia metabolických chorôb, orgánov tráviaceho systému a ich aktívna liečba.
Video z YouTube súvisiace s článkom:

Elena Minkina Lekár anesteziológ-resuscitátor O autorovi
Vzdelanie: absolvoval Štátny lekársky inštitút v Taškente so špecializáciou v odbore všeobecné lekárstvo v roku 1991. Opakovane absolvované udržiavacie kurzy.
Pracovné skúsenosti: anesteziológ-resuscitátor mestského pôrodníckeho komplexu, resuscitátor hemodialyzačného oddelenia.
Informácie sú zovšeobecnené a poskytované iba na informačné účely. Pri prvom príznaku choroby navštívte svojho lekára. Samoliečba je zdraviu škodlivá!