- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:41.
- Naposledy zmenené 2025-11-02 20:14.
Inzulín: hormonálne funkcie, typy, norma
Obsah článku:
- Funkcie inzulínu
- Choroby spojené s účinkom inzulínu
-
Inzulínová terapia
- Kombinovaná (tradičná) inzulínová terapia
- Zintenzívnená inzulínová terapia
- Typy inzulínu
- Komerčné inzulínové prípravky
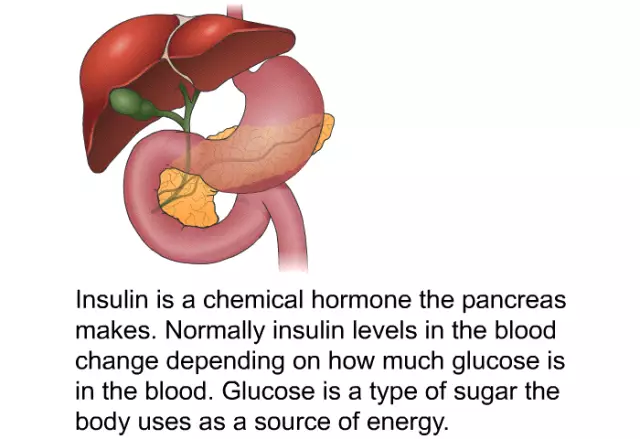
Inzulín je proteín syntetizovaný β-bunkami pankreasu a pozostáva z dvoch peptidových reťazcov spojených disulfidovými mostíkmi. Poskytuje zníženie koncentrácie glukózy v sére a priamo sa podieľa na metabolizme sacharidov.
Indikátory normy inzulínu v krvnom sére zdravého dospelého človeka ležia v rozmedzí od 3 do 30 μU / ml (po 60 rokoch - do 35 μU / ml, u detí - do 20 μU / ml).

Inzulín v krvi sa stanoví krvným testom
Nasledujúce stavy vedú k zmene koncentrácie inzulínu v krvi:
- cukrovka;
- svalová dystrofia;
- chronické infekcie;
- akromegália;
- hypopituitarizmus;
- vyčerpanie nervového systému;
- poškodenie pečene;
- nesprávna strava s nadmerne vysokým obsahom sacharidov v strave;
- obezita;
- hypodynamia;
- fyzická prepracovanosť;
- zhubné novotvary.
Funkcie inzulínu
Pankreas má oblasti preťaženia β-buniek nazývané Langerhansove ostrovčeky. Tieto bunky produkujú inzulín nepretržite. Po jedle stúpa koncentrácia glukózy v krvi, v reakcii na to sa zvyšuje sekrečná aktivita β-buniek.
Hlavným účinkom inzulínu je interakcia s cytoplazmatickými membránami, ktorá vedie k zvýšeniu ich permeability pre glukózu. Bez tohto hormónu by glukóza nemohla preniknúť do buniek a zažili by energetický hlad.
Inzulín navyše plní v ľudskom tele množstvo ďalších rovnako dôležitých funkcií:
- stimulácia syntézy mastných kyselín a glykogénu v pečeni;
- stimulácia absorpcie aminokyselín svalovými bunkami, v dôsledku čoho sa zvyšuje syntéza glykogénu a bielkovín v nich;
- stimulácia syntézy glycerolu v lipidovom tkanive;
- potlačenie tvorby ketónových teliesok;
- potlačenie odbúravania lipidov;
- potlačenie odbúravania glykogénu a bielkovín vo svalovom tkanive.
Inzulín teda reguluje nielen metabolizmus uhľohydrátov, ale aj iné typy metabolizmu.
Choroby spojené s účinkom inzulínu
Nedostatočná aj nadmerná koncentrácia inzulínu v krvi spôsobuje vývoj patologických stavov:
- inzulinóm - nádor pankreasu, ktorý vylučuje veľké množstvo inzulínu, v dôsledku čoho má pacient často hypoglykemické stavy (charakterizované poklesom koncentrácie glukózy v sére pod 5,5 mmol / l);
- diabetes mellitus typu I (typ závislý od inzulínu) - jeho vývoj je spôsobený nedostatočnou produkciou inzulínu β-bunkami pankreasu (absolútny nedostatok inzulínu);
- diabetes mellitus typu II (typ nezávislý na inzulíne) - bunky pankreasu produkujú inzulín v dostatočnom množstve, ale receptory buniek na neho strácajú citlivosť (relatívna nedostatočnosť);
- inzulínový šok je patologický stav, ktorý sa vyvíja v dôsledku jednorazovej injekcie nadmernej dávky inzulínu (v ťažkej forme, hypoglykemickej kómy);
- Somojiho syndróm (syndróm chronického predávkovania inzulínom) je komplex príznakov, ktoré sa vyskytujú u pacientov dlhodobo užívajúcich vysoké dávky inzulínu.
Inzulínová terapia
Inzulínová terapia je metóda liečby zameraná na elimináciu porúch metabolizmu uhľohydrátov a založená na injekcii inzulínových prípravkov. Používa sa hlavne na liečbu diabetes mellitus I. typu a v niektorých prípadoch aj na diabetes mellitus II. Typu. Veľmi zriedkavo sa inzulínová terapia používa v psychiatrickej praxi ako jedna z metód liečby schizofrénie (liečba hypoglykemickej kómy).
Indikácie pre inzulínovú terapiu sú:
- diabetes mellitus typu I;
- diabetická hyperosmolárna, hyperlaccidemická kóma, ketoacidóza;
- neschopnosť dosiahnuť kompenzáciu metabolizmu uhľohydrátov u pacientov s diabetes mellitus typu II hypoglykemickými liekmi, diétou a dávkovanou fyzickou aktivitou;
- gestačný diabetes mellitus;
- diabetická nefropatia.
Injekcie sa podávajú subkutánne. Vykonávajú sa pomocou špeciálnej inzulínovej striekačky, perovej striekačky alebo inzulínovej pumpy. V Rusku a krajinách SNŠ väčšina pacientov dáva prednosť injekcii inzulínu pomocou injekčných striekačiek, ktoré zaisťujú presné dávkovanie lieku a takmer bezbolestné podanie.

Inzulín sa podáva subkutánne pomocou špeciálnej inzulínovej striekačky
Inzulínové pumpy používa nie viac ako 5% pacientov s diabetes mellitus. Je to spôsobené vysokými nákladmi na čerpadlo a zložitosťou jeho použitia. Napriek tomu zavedenie inzulínu pomocou pumpy poskytuje presnú imitáciu jeho prirodzenej sekrécie, poskytuje lepšiu kontrolu glykémie a znižuje riziko vzniku krátkodobých a dlhodobých následkov cukrovky. Preto sa počet pacientov používajúcich dávkovacie pumpy na liečbu diabetes mellitus neustále zvyšuje.
V klinickej praxi sa používajú rôzne typy inzulínovej terapie.
Kombinovaná (tradičná) inzulínová terapia
Táto metóda liečby diabetes mellitus je založená na súčasnom podaní zmesi krátkodobo a dlhodobo pôsobiacich inzulínov, čo znižuje denný počet injekcií.
Výhody tejto metódy:
- nie je potrebné časté sledovanie koncentrácie glukózy v krvi;
- terapia sa môže uskutočňovať pod kontrolou glukózy v moči (glukozurický profil).
Hlavné nevýhody:
- potreba dôsledného dodržiavania denného režimu, fyzickej aktivity;
- potreba dôsledného dodržiavania diéty predpísanej lekárom, berúc do úvahy podanú dávku;
- potreba jesť najmenej 5-krát denne a vždy v rovnakom čase.
Tradičná inzulínová terapia je vždy sprevádzaná hyperinzulinémiou, to znamená zvýšenou hladinou inzulínu v krvi. To zvyšuje riziko vzniku komplikácií, ako je ateroskleróza, arteriálna hypertenzia, hypokaliémia.
Tradičná inzulínová terapia sa v zásade predpisuje týmto kategóriám pacientov:
- starší ľudia;
- trpiaci duševnými chorobami;
- s nízkou úrovňou vzdelania;
- potrebujú vonkajšiu starostlivosť;
- nedokáže dodržať odporúčaný denný režim lekára, stravu, načasovanie podávania inzulínu.
Zintenzívnená inzulínová terapia
Intenzifikovaná inzulínová terapia napodobňuje fyziologické vylučovanie inzulínu v tele pacienta.
Aby sa simulovala bazálna sekrécia ráno a večer, podáva sa predĺžený typ inzulínu. Po každom jedle obsahujúcom sacharidy sa podáva krátkodobo pôsobiaci inzulín (napodobenina sekrécie po jedle). Dávka sa neustále mení v závislosti od skonzumovaného jedla.
Výhody tejto metódy inzulínovej terapie sú:
- napodobňovanie fyziologického rytmu sekrécie;
- vyššia kvalita života pacientov;
- schopnosť dodržiavať liberálnejší denný režim a stravu;
- zníženie rizika vzniku neskorých komplikácií cukrovky.
Medzi nevýhody patrí:
- potreba poučiť pacientov pri výpočte XE (chlebových jednotiek) a správnom výbere dávky;
- potreba vykonávať sebakontrolu najmenej 5-7 krát denne;
- zvýšená tendencia k rozvoju hypoglykemických stavov (najmä v prvých mesiacoch vymenovania liečby).
Typy inzulínu
Inzulín nastáva:
- monošpecifický (monošpecifický) - je extrakt z pankreasu jedného druhu zvierat;
- kombinovaná - obsahuje vo svojom zložení zmes extraktov pankreasu dvoch alebo viacerých druhov zvierat.
Podľa druhu:
- človek;
- bravčové mäso;
- dobytok;
- veľryba.

Existujú rôzne inzulínové prípravky, ktoré sa líšia rýchlosťou, trvaním účinku, pôvodom.
V závislosti od stupňa čistenia je inzulín:
- tradičný - obsahuje nečistoty a ďalšie hormóny pankreasu;
- monopik - vďaka dodatočnej filtrácii na géle je obsah nečistôt v ňom oveľa menší ako v tradičnom;
- jednozložkový - má vysoký stupeň čistoty (neobsahuje viac ako 1% nečistôt).
Podľa trvania a vrcholu účinku sú izolované inzulíny krátkeho a predĺženého (stredného, dlhého a ultra dlhého) pôsobenia.
Komerčné inzulínové prípravky
Na liečbu pacientov s diabetes mellitus sa používajú nasledujúce typy inzulínu:
- Jednoduchý inzulín. Je zastúpená nasledujúcimi liekmi: Actrapid MC (ošípané, jednozložkové), Actrapid MP (ošípané, monopické), Actrapid HM (geneticky upravené), Insuman Rapid HM a Humulin Regular (geneticky upravené). Začína konať 15-20 minút po injekcii. Maximálny účinok sa zaznamená za 1,5 - 3 hodiny od okamihu injekcie, celková doba pôsobenia je 6 - 8 hodín.
- NPH inzulíny alebo dlhodobo pôsobiace inzulíny … Predtým v ZSSR sa im hovorilo protamín-zink-inzulíny (PCI). Spočiatku sa predpisovali jedenkrát denne na napodobnenie bazálnej sekrécie a na vyrovnanie zvýšenia hladiny glukózy v krvi po raňajkách a večeri sa použili krátkodobo pôsobiace inzulíny. Účinnosť tejto metódy na nápravu porúch metabolizmu uhľohydrátov sa však ukázala ako nedostatočná a v súčasnosti výrobcovia pripravujú hotové zmesi s použitím NPH-inzulínu, ktorý môže znížiť počet injekcií inzulínu na dve za deň. Po subkutánnom podaní začína účinok NPH-inzulínu za 2-4 hodiny, maximum dosahuje po 6-10 hodinách a trvá 16-18 hodín. Tento typ inzulínu je na trhu prezentovaný nasledujúcimi liekmi: Insuman Basal, Humulin NPH, Protaphane HM, Protaphane MC, Protaphane MP.
- Hotové fixné (stabilné) zmesi NPH a krátkodobo pôsobiaceho inzulínu. Injekcia sa podáva subkutánne dvakrát denne. Nie je vhodné pre všetkých pacientov s cukrovkou. V Rusku existuje iba jedna stabilná hotová zmes Humulinu M3, ktorá obsahuje 30% Humulinu Pravidelný krátky inzulín a 70% Humulínu NPH. Je menej pravdepodobné, že tento pomer vyvolá výskyt hyper- alebo hypoglykémie.
- Super dlho pôsobiace inzulíny. Používajú sa iba na liečbu pacientov s diabetes mellitus typu II, ktorí potrebujú konštantne vysokú koncentráciu inzulínu v krvnom sére kvôli odolnosti (rezistencii) tkanív k nemu. Patria sem: Ultratard HM, Humulin U, Ultralente. Pôsobenie ultrakrátkodobých inzulínov začína 6-8 hodín od okamihu ich podkožnej injekcie. Jeho maximum je dosiahnuté po 16-20 hodinách a celková doba pôsobenia je 24-36 hodín.
- Geneticky upravené krátkodobo pôsobiace analógy ľudského inzulínu (Humalog). Začínajú pôsobiť do 10-20 minút po subkutánnom podaní. Vrchol sa dosiahne za 30-90 minút, celková doba pôsobenia je 3-5 hodín.
- Bezvýrazové (dlhodobo pôsobiace) analógy ľudského inzulínu. Ich terapeutický účinok je založený na blokovaní syntézy hormónu glukagónu, ktorý je antagonistom inzulínu, alfa bunkami pankreasu. Účinok trvá 24 hodín, nie je tam žiadna maximálna koncentrácia. Zástupcovia tejto skupiny liekov sú Lantus, Levemir.
Video z YouTube súvisiace s článkom:

Elena Minkina Lekár anesteziológ-resuscitátor O autorovi
Vzdelanie: absolvoval Štátny lekársky inštitút v Taškente so špecializáciou v odbore všeobecné lekárstvo v roku 1991. Opakovane absolvované udržiavacie kurzy.
Pracovné skúsenosti: anesteziológ-resuscitátor mestského pôrodníckeho komplexu, resuscitátor hemodialyzačného oddelenia.
Našli ste v texte chybu? Vyberte ho a stlačte Ctrl + Enter.